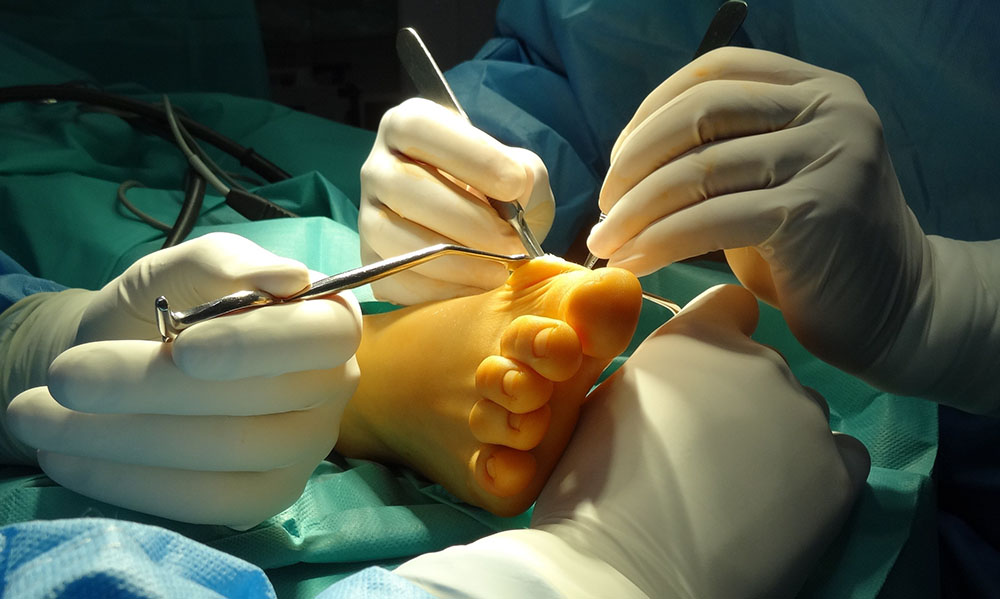
Operacje palucha koślawego
Paluch koślawy jest jedną z najczęstszych chorób, którymi zajmuje się chirurg stopy. Zazwyczaj wymaga leczenia operacyjnego, ponieważ nie da się go wyleczyć innymi metodami. W literaturze opisanych jest ponad 100 metod operacyjnych haluksów, choć większość z nich ma obecnie znaczenie już tylko historyczne. Obecnie, w nowoczesnej chirurgii stopy stosuje się około 15-20 metod operacyjnych palucha koślawego.
W ciągu ostatnich 20-30 lat w chirurgii palucha koślawego dokonał się prawdziwy przełom. Wiele osób pamięta stare metody, po których stopa musiała być unieruchomiona w gipsie, ze stopy wystawały druty, pacjenci skarżyli się na duże dolegliwości bólowe. Obecnie to już przeszłość – opracowano nowe metody operacyjne – dające lepsze wyniki, wprowadzono nowe implanty poprawiające stabilność zespolenia kości. Dzięki temu, już drugiego dnia po operacji palucha koślawego (haluksa), pacjent może chodzić w specjalnym bucie (odciążającym przodostopie lub kołyskowym). Można używać dwóch takich butów jednocześnie, co oznacza, że podczas jednego zabiegu i znieczulenia chirurg jest w stanie zoperować obie stopy. Używanie obuwia odciążającego pomaga jednocześnie zmniejszyć obrzęk i ból pooperacyjny. Dzięki tym wszystkim zmianom zwiększono komfort pooperacyjny pacjenta, zmniejszono dolegliwości bólowe oraz poprawiono wyniki operacji.
Jak przebiega zakwalifikowanie pacjenta do operacji?
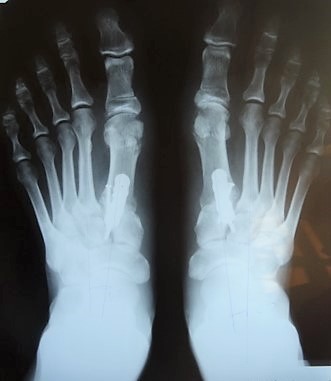
Podczas wizyty w Poradni Chorób Stopy lekarz bada stopę, sprawdza stopień deformacji, lokalizuje bolesne miejsca, sprawdza obecność współwystępujących deformacji. Niezbędna jest również analiza badania RTG. Badanie RTG powinno być wykonane na stojąco, czyli w obciążeniu, w dwóch projekcjach: od góry i z boku (AP + bok). Na prześwietleniu można wyznaczyć szereg różnych kątów. Najważniejsze to kąt IM, czyli międzyśródstopny (norma do 9 stopni) oraz kąt HV, czyli kąt koślawości palucha (norma do 15 stopni).
Na podstawie badania stopy oraz oceny zdjęć RTG następuje dobór metody operacyjnej. Następnie lekarz wyjaśnia pacjentowi na czym polega operacja, jak będzie przebiegał zabieg oraz jak należy postępować w okresie pooperacyjnym.
Leczenie operacyjne
Najczęściej operacja polega na osteotomii, czyli przecięciu I kości śródstopia. Po przecięciu kości wykonuje się przemieszczenie głowy I kości śródstopia w kierunku bocznym tak, aby przywrócić prawidłową oś I kości śródstopia i palucha.
Główne grupy metod leczenia operacyjnego palucha koślawego
Egzostectomia – ścięcie przyśrodkowej części głowy I-szej kości śródstopia. Jest to najstarsza metoda operacyjna, obecnie stosowana jako ewentualny dodatek do pozostałych metod. Stosowana jako metoda izolowana, najczęściej nie daje żadnej poprawy.
Operacje na tkankach miękkich – obecnie również prawie nie są wykonywane jako metoda izolowana, stosowane jedynie u dzieci oraz jako dodatek do większości operacji palucha koślawego. Polegają na przecięciu więzadła trzeszczkowo-śródstopnego oraz torebki stawowej po stronie bocznej stawu palucha. Dodatkowo przecina się przyczep ścięgna przywodziciela palucha. Natomiast po stronie przyśrodkowej torebka stawowa jest rozciągnięta, dlatego w tym miejscu się ją skraca i wzmacnia. Operację na tkankach miękkich wyjątkowo można zastosować w przypadku bardzo niewielkich deformacji, jednak częstotliwość nawrotów jest tutaj mimo wszystko dość wysoka.
Osteotomie I kości śródstopia – osteotomia oznacza przecięcie kości. Jest to najszersza i najczęściej wykonywana grupa metod operacyjnych stosowanych w leczeniu palucha koślawego (haluksa). Osteotomie polegają na przecięciu kości śródstopia i zmianie jej ustawienia, a następnie zespoleniu kości w nowej pozycji m.in. przy użyciu śrub, płytek lub innych implantów (w metodach miniinwazyjnych nie zawsze stosuje się implanty stabilizujące)
Ze względu na miejsce wykonywanej osteotomii wyróżnia się:
A) Osteotomie podgłowowe – wykonuje się je w bliskości stawu śródstopno-paluchowego (MTP I). Są to najczęściej wykonywane operacje palucha koślawego. Pozwalają na wyleczenie palucha koślawego w różnych stopniach zaawansowania choroby – zaczynając od umiarkowanego, poprzez średni, aż do deformacji w stopniu z pogranicza średniego i zaawansowanego. Nie nadają się do deformacji bardzo zaawansowanych. Najczęściej stosowane obecnie osteotomie podgłowowe to: zmodyfikowana metoda scarf, Chevron, MICA.
B) Osteotomie trzonu – obecnie metoda ta jest rzadko stosowana, przecina się w niej kość na poziomie trzonu tzn. w środkowej części. Przykładowe osteotomie trzonu to: klasyczna metoda scarf, Ludloff. Wadą osteotomii trzonu jest gorsze gojenie się kości co wynika z gorszego ukrwienia tej okolicy.
C) Osteotomie przypodstawne – wykonywane są w obrębie podstawy I-szej kości śródstopia, to znaczy blisko stawu śródstopno-klinowatego. Teoretycznie pozwalają na dokonywanie dużych korekcji, stąd popularność tej metody w niektórych krajach. W praktyce jednak wiążą się z dużą ilością problemów, takich jak: wydłużenie I promienia, uzyskanie stabilnego zespolenia.
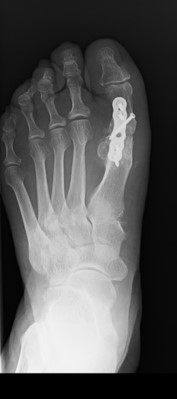
Osteotomia Akin – jest to osteotomia paliczka proksymalnego palucha. Zazwyczaj jest ona dodatkiem do osteotomii I kości śródstopia. Operacja ta ma na celu zwiększenie zakresu korekcji, szczególnie przydatna, jeżeli paluchowi koślawemu towarzyszy tzw. paluch koślawy międzypaliczkowy. Mamy wtedy do czynienia z sytuacją, gdzie występuje nie tylko deformacja w postaci klasycznego haluksa (halux valgus), ale również towarzyszy mu dodatkowe zakrzywienie samego palucha (do wewnątrz).
Operacja usztywnienia (artrodezy) – polega na usunięciu chrząstki stawowej, ustawieniu kości w prawidłowej pozycji, a następnie zespoleniu jej przy użyciu implantów (najczęściej płytki i wkrętów tytanowych). Mimo iż sama nazwa operacji „usztywnienie stawu” brzmi groźnie i sugeruje późniejsze ograniczenia w ruchu, to jednak nie należy się obawiać tej metody. Odpowiednie zakwalifikowanie pacjenta, dokładny wywiad oraz poprawne i staranne wykonanie zabiegu – wszystkie te czynniki pozwalają uzyskać bardzo dobre wyniki leczenia metodą usztywnienia.
W przypadku zaawansowanej deformacji palucha koślawego lub w przypadku haluksa ze zmianami zwyrodnieniowymi stosuje się:
A) Usztywnienie stawu klinowato-śródstopnego (operacja Lapidusa) – wskazaniem do jej wykonania są zaawansowane deformacje lub pacjenci z wyraźną hipermobilnością I-szego promienia,
B) Usztywnienie stawu MTP I (stawu śródstopno-paluchowego) – ten typ artrodezy doskonale sprawdza się w przypadku: bardzo dużych deformacji, palucha koślawego połączonego z obecnością zmian zwyrodnieniowych w obrębie stawu palucha, niepowodzenia wcześniejszego leczenia operacyjnego.
Przebieg leczenia haluksów w Poradni Chorób Stopy
Po zakwalifikowaniu do zabiegu operacyjnego, Pacjent jest informowany o konieczności wykonania badań dodatkowych – są to m.in. badania krwi i RTG klatki piersiowej (w przypadku pacjentów powyżej 40. roku życia). Czasami zalecane są inne badania, w zależności od stanu zdrowia badanego. Pacjent przyjeżdża do Szpitala rano w dniu operacji. Operacje odbywają się zazwyczaj w znieczuleniu podpajęczynówkowym, które jest bardzo korzystnym dla Pacjenta, gdyż odznacza się dobrą skutecznością i wysokim stopniem bezpieczeństwa. Często Pacjenci decydują się na dodatkowe podanie leku nasennego – wtedy przesypiają całą operację, co zapewnia im duży komfort psychiczny. W wyjątkowych sytuacjach stosujemy znieczulenie ogólne.
Pacjent opuszcza Szpital na drugi dzień po operacji, z zastosowaniem specjalnego obuwia pooperacyjnego (but odciążający przednią część stopy lub but kołyskowy), może wyjść o własnych siłach (bez użycia kul). Zazwyczaj zaleca się używanie butów pooperacyjnych przez okres 6 tygodni.