Halluksy – paluch koślawy zwany jest potocznie haluksem (halluksy, haluxy, hallux), inna nazwa często stosowana w literaturze anglosaskiej na określenie tej deformacji to bunion. Haluksy są złożoną deformacją przodostopia polegającą na odchylaniu się pierwszej kości śródstopia w stronę przyśrodkową oraz jednoczesnym odchylaniu się palucha w kierunku bocznym. Pierwsza kość śródstopia odchylając się przyśrodkowo powoduje napinanie tkanek miękkich w tym miejscu oraz wykształcenie charakterystycznego guza. Wielu pacjentów myśli, że ten guz jest spowodowany narastaniem dodatkowej tkanki kostnej, jednak badania wykazały, że jest to nieprawda. Wykazano, że szerokość głowy pierwszej kości śródstopia jest taka sama u pacjentów z paluchem koślawym jak i u pacjentów bez tej deformacji. Częstość występowania haluksów określa się na między 4 a 10% populacji. W 90 procentach przypadków chorobą dotknięte są kobiety. Wynika to zarówno z pewnych predyspozycji wrodzonych związanych z płcią żeńską jak również z typem noszonego obuwia. Haluksy występują najczęściej obustronnie jednak moment wystąpienia deformacji jest czasami różny dla każdej ze stóp. Najczęściej pierwsze początki deformacji pacjenci mogą zauważyć w trzeciej, czwartej dekadzie życia chociaż zdarzają się przypadki gdy już u kilkuletnich dzieci można zauważyć początki tej choroby.
 Przyczyny powstawania haluksów są wieloczynnikowe. U wielu osób można znaleźć wrodzone skłonności. Wykazano, że u około 70 procent pacjentów z paluchem koślawym występuje tło rodzinne. To znaczy podobna deformacja występuje u rodziców, dziadków lub u rodzeństwa. Jednym z najczęściej podawanych przyczyn powstawania deformacji jest noszenie nieprawidłowego obuwia. Szczególnie buty typu szpilki na wysokim obcasie oraz z bardzo wąskimi noskami mogą być przyczyną powstawania deformacji. Często jednak zdarza się, że deformacja występuje u pacjentów którzy mówią, że nigdy nie chodzili w tego typu obuwiu. Należy jednak zdawać sobie sprawę, że w ogóle używane przez nas obuwie jest dość niefizjologiczne, to znaczy powoduje spychanie palucha w kierunku bocznym. Szczególnie dotyczy to butów damskich, które nawet w przypadku płaskiej podeszwy lub niewielkiego obcasa, najczęściej mają zwężające się noski. Nawet takie niewielkie spychanie palucha do boku u osób predysponowanych może być czynnikiem rozpoczynającym powstawanie choroby. Drugą częstą przyczyną powstawania haluksów jest nadmierna wiotkość stawów w obrębie stopy. Często jest to połączone z uogólnioną wiotkością stawową tzn. dotyczącą również innych stawów takich jak kolanowy, łokciowy, stawy palców. Mówimy wtedy o tzw hypermobilności pierwszej kości śródstopia czyli hypermobilności pierwszego promienia stopy. Haluksy mogą być również wynikiem chorób zapalnych dotyczących układu stawowego takich jak reumatoidalne zapalenie stawów, dna moczanowa i inne. Powodują one uszkadzanie więzadeł oraz torebek stawowych, co prowadzi do zaburzonej stabilności stawu oraz do początku choroby. Również inne zaburzenia w obrębie stopy takie jak przykurcz ścięgna Achillesa, płaskostopie podłużne, koślawość tyłostopia mogą wskutek zmiany biomechaniki stopy mogą prowadzić do powstania deformacji. W rzadkich przypadkach paluch koślawy może być wynikiem przebytego urazu lub też przebytej amputacji drugiego palca.
Przyczyny powstawania haluksów są wieloczynnikowe. U wielu osób można znaleźć wrodzone skłonności. Wykazano, że u około 70 procent pacjentów z paluchem koślawym występuje tło rodzinne. To znaczy podobna deformacja występuje u rodziców, dziadków lub u rodzeństwa. Jednym z najczęściej podawanych przyczyn powstawania deformacji jest noszenie nieprawidłowego obuwia. Szczególnie buty typu szpilki na wysokim obcasie oraz z bardzo wąskimi noskami mogą być przyczyną powstawania deformacji. Często jednak zdarza się, że deformacja występuje u pacjentów którzy mówią, że nigdy nie chodzili w tego typu obuwiu. Należy jednak zdawać sobie sprawę, że w ogóle używane przez nas obuwie jest dość niefizjologiczne, to znaczy powoduje spychanie palucha w kierunku bocznym. Szczególnie dotyczy to butów damskich, które nawet w przypadku płaskiej podeszwy lub niewielkiego obcasa, najczęściej mają zwężające się noski. Nawet takie niewielkie spychanie palucha do boku u osób predysponowanych może być czynnikiem rozpoczynającym powstawanie choroby. Drugą częstą przyczyną powstawania haluksów jest nadmierna wiotkość stawów w obrębie stopy. Często jest to połączone z uogólnioną wiotkością stawową tzn. dotyczącą również innych stawów takich jak kolanowy, łokciowy, stawy palców. Mówimy wtedy o tzw hypermobilności pierwszej kości śródstopia czyli hypermobilności pierwszego promienia stopy. Haluksy mogą być również wynikiem chorób zapalnych dotyczących układu stawowego takich jak reumatoidalne zapalenie stawów, dna moczanowa i inne. Powodują one uszkadzanie więzadeł oraz torebek stawowych, co prowadzi do zaburzonej stabilności stawu oraz do początku choroby. Również inne zaburzenia w obrębie stopy takie jak przykurcz ścięgna Achillesa, płaskostopie podłużne, koślawość tyłostopia mogą wskutek zmiany biomechaniki stopy mogą prowadzić do powstania deformacji. W rzadkich przypadkach paluch koślawy może być wynikiem przebytego urazu lub też przebytej amputacji drugiego palca.

Haluksy to przede wszystkim bardzo poważna choroba zwyrodnieniowa stopy, która pojawia się w formie jej zniekształcenia lub innych niebezpiecznych deformacji. Dużo ludzi nie zdaje sobie z tego sprawy, ponieważ w pierwszej formie nie powoduje ona żadnych poważniejszych dolegliwości. Sytuacja jednak zmienia się wraz z upływem czasu.
Halluksy to w głównej mierze choroba cywilizacyjna. Badania na ten temat nie kłamią, jeśli przeanalizujemy dobrze wykresy to okaże się, że społeczeństwa mogące pochwalić się wysoko rozwiniętym przemysłem są bardzo narażone na wspomniane schorzenia w przeciwieństwie do innych miej uboższych krajów. Może dzieje się tak dlatego, że w Afryce mało kto ma buty i tamtejszy klimat sprawia, że o wiele łatwiej jest chodzić boso. Jeśli stopa ma odpowiedni stopień dający jej pełen luz to sprawia to, że oddycha a co za tym idzie nie jest aż tak bardzo narażona na halluksy. Dlatego w krajach niskiego szczebla choroba nie występuje, a jeśli nawet to w bardzo skrajnych przypadkach. My mieszkańcy Europy jesteśmy jednak skazani na to schorzenie. Halluksy i ich leczenie to przede wszystkim metoda na szybkie pozbycie się zwyrodnienia oraz stanu zapalnego. Nie jest to jednak typowa operacja, lecz środki zaradcze. Bardzo często stosuje się je również po zabiegu, gdyż pozwalają one skrócić właściwy czas na rehabilitację stopy. Pamiętajmy, iż operacja na halluxy to tylko kolejny zabieg i nie ma przy nim żadnego ryzyka, zwłaszcza jeśli operację przeprowadza specjalista z naszej Poradni Chorób Stopy. Gdy stykamy się z problemem halluksów nigdy nie jest łatwo, dlatego też operacja na haluxy to sposób, który pozwala na bardzo szybką interwencję co jednocześnie pomaga naprawić wiele rzeczy. Halluxy i ich operacja to przede wszystkim propozycja dla pań, które chcą po prostu jak najszybciej pozbyć się nieestetycznego defektu, jaki się po prostu pojawił. Warto dodać, że kobiety częściej zapadają na halluksy niż mężczyźni, dlatego też temat operacji haluxów dotyczy głównie kobiet. Im mniejsza wytrzymałość mięśni oraz tkanek miękkich, tym łatwiej doprowadzi do zwyrodnienia kości a co za tym idzie, nabawimy się wtedy uciążliwych halluksów. Już dzisiaj powinniśmy podjąć jakieś decyzje. Haluxy i ich operacja to zdecydowanie najpewniejsza metoda ku pozbyciu się deformacji raz na zawsze.
Jak leczyć halluksy – haluxy operacja i leczenie haluksów
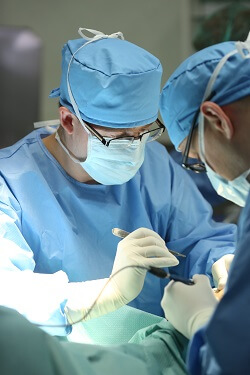 W literaturze opisywanych jest ponad 100 metod operacyjnych palucha koślawego (haluksa). Fakt ten może budzić duże zdziwienie natomiast de facto większość z nich ma obecnie znaczenie tylko historyczne. Obecnie w nowoczesnej chirurgii stopy stosuje się około 15-20 metod operacyjnych.
W literaturze opisywanych jest ponad 100 metod operacyjnych palucha koślawego (haluksa). Fakt ten może budzić duże zdziwienie natomiast de facto większość z nich ma obecnie znaczenie tylko historyczne. Obecnie w nowoczesnej chirurgii stopy stosuje się około 15-20 metod operacyjnych.
W ciągu ostatnich kilkunastu lat dokonała się prawdziwa rewolucja dotycząca chirurgicznego leczenia paluchów koślawych. Wprowadzono nowe implanty poprawiające stabilność zespolenia kości, a to z kolei pozwoliło na odejście od stosowania opatrunków gipsowych. Obecnie pacjent po operacji palucha koślawego (haluksa) może, już drugiego dnia, chodzić w specjalnym bucie odciążającym przodostopie. Można używać dwóch takich butów jednocześnie, co oznacza, że podczas jednego zabiegu i znieczulenia chirurg jest w stanie zoperować obie stopy. Używanie obuwia odciążającego pomaga jednocześnie zmniejszyć obrzęk i ból pooperacyjny.
Metody leczenia haluksów
Nie ma jednego schematu operacyjnego, odpowiedniego dla wszystkich pacjentów. Metoda musi być dobrana indywidualnie do danego Pacjenta.
Główne czynniki które muszą być brane pod uwagę przy jej doborze to:
Stopień deformacji,
Obecność zmian zwyrodnieniowych stawu śródstopno-palcowego palucha,
Wiotkość stawowa (tzw. hypermobilność I promienia),
dodatkowe deformacje (koślawość pięty, płaskostopie poprzeczne, palce młotkowate), wiek i aktywność fizyczna pacjenta.
Jak przebiega zakwalifikowanie pacjenta do operacji?

Podczas wizyty w Poradni Chorób Stopy chirurg ortopeda bada stopę, sprawdza stopień deformacji, lokalizuje bolesne miejsca, sprawdza obecność współwystępujących deformacji. Niezbędna jest również analiza badania RTG. Badanie RTG koniecznie powinno być wykonane na stojąco, czyli w obciążeniu. Powinny być zrobione 2 projekcje: od góry i z boku (AP + bok). Na prześwietleniu można wyznaczyć szereg różnych kątów. Najważniejsze to kąt IM, czyli międzyśródstopny (norma do 9 stopni) oraz kąt HV, czyli kąt koślawości palucha (norma do 15 stopni).

Na podstawie badania stopy oraz ocenie zdjęć RTG następuje dobór metody operacyjnej. Następnie lekarz wyjaśnia pacjentowi na czym polega operacja, jak będzie przebiegał zabieg oraz jak należy postępować w okresie pooperacyjnym.
Przegląd metod operacyjnych w leczeniu halluksa (halluxy, haluxy, halluksy – operacje)
Najczęściej operacja polega na osteotomii, czyli przecięciu I kości śródstopia. Po przecięciu kości wykonuje się przemieszczenie głowy I kości śródstopia w kierunku bocznym.

Egzostectomia – ścięcie przyśrodkowej części głowy I-szej kości śródstopia. Jest to najstarsza metoda operacyjna, obecnie już praktycznie nie stosowana, gdyż tak jak powyżej wspomniano powstawanie haluksa nie polega na narośnięciu dodatkowej tkanki kostnej. Zatem metoda ta tak naprawdę nie zmniejsza deformacji, ale za to stosuje się ją jako dodatek do pozostałych metod.
Operacje na tkankach miękkich – obecnie również prawie nie stosowane jako metoda izolowana, jednak wyjątkiem są operacje wykonywane u dzieci. Polegają na przecięciu więzadła trzeszczkowo-śródstopnego oraz torebki stawowej po stronie bocznej stawu palucha. Dodatkowo przecina się przyczep ścięgna przywodziciela palucha. Natomiast po stronie przyśrodkowej torebka stawowa jest rozciągnięta, dlatego w tym miejscu się ją skraca i wzmacnia. Metoda ta obecnie również prawie nie jest stosowana jako metoda izolowana, stosuje się ją jednak jedynie u dzieci oraz jako dodatek do każdej operacji palucha koślawego. Operację na tkankach miękkich wyjątkowo można zastosować w przypadku bardzo niewielkich deformacji, jednak częstotliwość nawrotów jest tutaj mimo wszystko dość wysoka.
Osteotomie I kości śródstopia – osteotomia oznacza przecięcie kości. Jest to największa i najczęściej wykonywana grupa metod operacyjnych stosowanych w leczeniu zabiegowym palucha koślawego (haluksa). Osteotomie polegają na przecięciu kości śródstopia i zmianie jej ustawienia, a następnie zespoleniu kości w nowej pozycji m.in. przy użyciu śrub, płytek lub innych implantów.
Ze względu na miejsce wykonywanego przecięcia wyróżnia się:A) Osteotomie podgłowowe – wykonuje się je w bliskości stawu śródstopno-paluchowego (MTP I). Są to najczęściej wykonywane operacje palucha koślawego. Pozwalają na wyleczenie palucha koślawego w różnych stopniach zaawansowania choroby – zaczynając od umiarkowanego, poprzez średni, aż do deformacji w stopniu z pogranicza średniego i zaawansowanego. Nie nadają się do deformacji bardzo zaawansowanych. Najczęściej stosowane obecnie osteotomie podgłowowe to: zmodyfikowana metoda scarf, Chevron, MICA.
B) Osteotomie trzonu – obecnie metoda te jest rzadko stosowana, przecina się w niej kość na poziomie trzonu tzn. w środkowej części. Przykładowe osteotomie trzonu to: klasyczna metoda scarf, Ludloff.
C) Osteotomie przypodstawne – wykonywane są w obrębie podstawy I-szej kości śródstopia, to znaczy blisko stawu śródstopno-klinowatego. Teoretycznie pozwalają na dokonywanie dużych korekcji, stąd popularność tej metody w niektórych krajach. W praktyce jednak wiążą się z dużą ilością skomplikowanych zabiegów, takich jak: wydłużenie I promienia, problemy z uzyskaniem stabilnego zespolenia.
Osteotomia Akin – zazwyczaj jest ona dodatkiem do osteotomii I kości śródstopia oraz nie jest wykonywana w obrębie paliczka palucha. Operacja ta ma na celu zwiększenie zakresu korekcji, szczególnie przydatna jeżeli paluchowi koślawemu towarzyszy tzw. paluch koślawy międzypaliczkowy. Czyli mamy wtedy do czynienia z sytuacją, gdzie występuje nie tylko deformacja w postaci klasycznego haluksa (halux valgus), ale również towarzyszy mu dodatkowe zakrzywienie samego palucha (do wewnątrz).
Operacja usztywnienia (artrodezy) – polega na usunięciu chrząstki stawowej, ustawieniu kości w prawidłowej pozycji, a następnie zespoleniu jej przy użyciu implantów (najczęściej płytki i wkrętów tytanowych). Mimo, iż sama nazwa operacji “usztywnienie stawu” brzmi groźnie i sugeruje późniejsze ograniczenia w ruchu to jednak nie należy się obawiać tej metody. Odpowiednie zakwalifikowanie pacjenta, dokładny wywiad oraz poprawne i staranne wykonanie zabiegu – wszystkie te czynniki pozwalają uzyskać bardzo dobre wyniki leczenia właśnie metodą usztywnienia.
W przypadku deformacji palucha koślawego lub w przypadku haluksa ze zmianami zwyrodnieniowymi stosuje się:A) Usztywnienie stawu klinowato-śródstopnego (operacja Lapidusa) – wskazaniem do jej wykonania są zaawansowane deformacje lub pacjenci z wyraźną hipermobilnością I-szego promienia,
B) Usztywnienie stawu MTP I (stawu śródstopno-paluchowego) – ten typ artrodezy doskonale sprawdza się w przypadku: bardzo dużych deformacji, palucha koślawego połączonego z obecnością zmian zwyrodnieniowych w obrębie stawu palucha, niepowodzenia wcześniejszego leczenia operacyjnego.
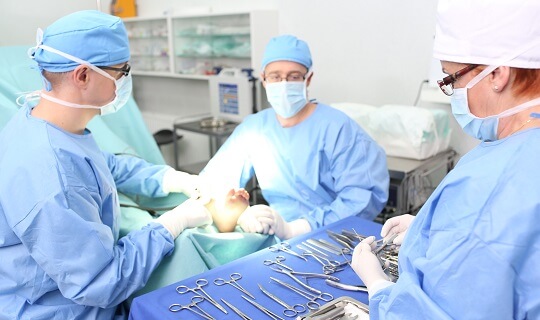
Przebieg leczenia haluksów w Poradni Chorób Stopy
Po zakwalifikowaniu do zabiegu operacyjnego, Pacjent jest informowany o konieczności wykonania badań dodatkowych – a są to m.in. badania krwi i RTG klatki piersiowej (w przypadku pacjentów powyżej 40 roku życia). Czasami zalecane są inne badania w zależności od stanu zdrowia badanego. Pacjent przyjeżdża do Szpitala rano w dniu operacji. Operacje odbywają się w znieczuleniu podpajęczynówkowym, które jest bardzo korzystnym dla Pacjenta, gdyż odznacza się dobrą skutecznością i wysokim stopniem bezpieczeństwa. Często Pacjenci decydują się na dodatkowe podanie leku nasennego – wtedy przesypiają całą operację, co zapewnia im duży komfort psychiczny. W wyjątkowych sytuacjach stosujemy znieczulenie ogólne.
Pacjent opuszcza Szpital na drugi dzień po operacji, z zastosowaniem specjalnego obuwia pooperacyjnego (buty odciążające przednią część stopy) może wyjść o własnych siłach (bez użycia kul). Zazwyczaj zaleca się używanie butów odciążających przez okres 6 tygodni.
Rehabilitacja stopy po operacji halluksa (haluxa)
Rehabilitacja jest ważną częścią leczenia operacyjnego haluksów. Ma ona na celu:
Mobilizację blizny i pobliskich tkanek miękkich,
Poprawienie ruchomości stawu,
Wzmocnienie mięśni stopy,
Poprawienie czucia głębokiego stopy poprzez ćwiczenia propriocepcji,
Reedukację chodu.
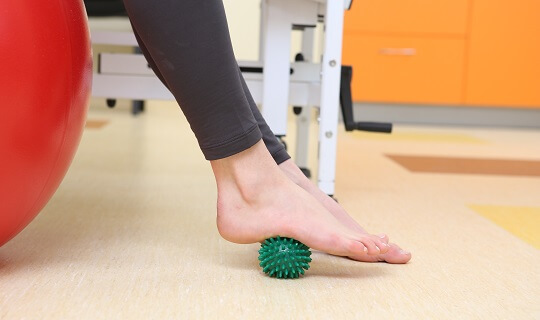
Dobra rehabilitacja powinna być prowadzona przez doświadczonego fizjoterapeutę. Pacjent po zabiegu operacyjnym, zazwyczaj nie jest w stanie samodzielnie wyćwiczyć stopę w odpowiedni sposób. Pacjentów z Warszawy i okolic zapraszamy do naszych wyspecjalizowanych fizjoterapeutów. Dla Pacjentów spoza Warszawy przygotowaliśmy specjalne programy rehabilitacji – każdy wtedy może realizować rehabilitację u swojego fizjoterapeuty, w miejscu zamieszkania, na podstawie ułożonego harmonogramu i wytycznych przekazanych z Poradni Chorób Stopy.
Dlaczego warto wykonać leczenie haluksów w Poradni Chorób Stopy?
Od wielu lat specjalizujemy się w leczeniu chorób stopy – wykonaliśmy kilka tysięcy operacji palucha koślawego. Wiemy, że nie ma jednej uniwersalnej metody leczenia, a rodzaj operacji zawsze dostosowujemy do konkretnego pacjenta. Wybór leczenia dostosowujemy w zależności od stopnia deformacji, obecności zniekształceń towarzyszących, zmian zwyrodnieniowych i innych schorzeń towarzyszących.
Zalety wykonania operacji i leczenia haluksów (halluksy, haluxy) w Poradni Chorób Stopy:
Kilka tysięcy wykonanych operacji palucha koślawego,
Doświadczenie chirurgów,
Brak gipsu po operacji,
Indywidualne podejście do Pacjenta na każdym etapie leczenia,
Nowoczesne metody operacyjne (scarf, Chevron, Akin, Lapidus, artrodezy, MICA i inne),
Tytanowe implanty renomowanych firm (Arthrex, Stryker).
Konsultacje Naszych Specjalistów to nie tylko Warszawa, ale również Katowice i Gdańsk.
Wszelkie zabiegi operacyjne wykonywane są w prywatnym szpitalu w Warszawie, w którym nasi Pacjenci zapewnione mają komfortowe warunki w salach pooperacyjnych, opiekę profesjonalnego sztabu medycznego, nowocześnie wyposażone sale operacyjne. Wszystko to wpływa na poczucie bezpieczeństwa Pacjentów, a zarazem komfort pracy zespołu lekarsko-pielęgniarskiego.
Operacje haluksów i innych schorzeń stopy wykonują specjaliści Ortopedii i Traumatologii Narządu Ruchu (specjalizacja stopa i staw skokowy):

